MIT FREUNDEN TEILEN:
Die Krankheit tritt in allen Ländern der Welt auf. Diese Krankheit kann aufgrund von Veränderungen der Lymphknoten und des retikuloendothelialen Systems von verschiedenen klinischen Symptomen begleitet sein und ähnelt Krankheiten wie Leukämie, Lymphogranulomatose, Halsschmerzen. Es führt daher zu Diagnosefehlern. Bei kleinen Kindern nimmt die Krankheit eine vage und milde Form an und ist schwer zu diagnostizieren. Daher müssen Ärzte umfassend über diese Krankheit aufgeklärt werden.
EPIDEMIOLOGIE.
Die Quelle der Krankheit ist eine kranke Person und ein Virusträger. Der Waschweg erfolgt durch Lufttröpfchen. In einigen Fällen kann es über Kontakt-, Nahrungs- und Transfusionswege übertragen werden. In der Praxis sind diese Übertragungswege jedoch selten. Die Anfälligkeit für die Krankheit ist sehr gering. Es wird hauptsächlich bei Jugendlichen und Menschen mittleren Alters festgestellt. In den kälteren Monaten weit verbreitet. Infektiöse Mononukleose tritt sporadisch auf. Es kann sich aber auch in Gruppen (Familie, Schulen, Militäreinheiten) ausbreiten. Erworbene Immunität, stabil, kein Rezidiv. Infektiöse Mononukleose ist bei Säuglingen und Kindern unter einem Jahr seltener, da die Immunität durch die Transplantate auf Kinder übertragen wird.
ÄTIOLOGIE.
Der Erreger der infektiösen Mononukleose ist nach Ansicht vieler Wissenschaftler das Epstein-Barr-Virus. Das Virus gehört zur Familie der DNA-speichernden Herpes, hat lymphoproliferative Eigenschaften. Der Unterschied zu anderen Viren besteht darin, dass es keine Zytolyse verursacht und sich nur in B-Lymphozyten vermehrt. Das Virus persistiert lange Zeit in Zellen und hat in manchen Fällen die Fähigkeit, sich wieder zu vermehren. Die Gründe für den Nachweis dieses Virus bei Berkitta-Lymphom, Nasopharynx-Karzinom und Lymphogranulomatose sowie infektiöser Mononukleose sind jedoch noch unklar.
Pathogenese.
Der Erreger gelangt über die Schleimhäute von Mund, Rachen und oberen Atemwegen in den Körper. An der Eintrittsstelle des Erregers werden Rötungen und Schwellungen der Schleimhäute beobachtet. Es gibt 5 Stadien in der Pathogenese der infektiösen Mononukleose: Stadium I - die Einführung des Erregers; Stadium II - die Übertragung des Virus durch den lymphogenen Weg zu den regionalen Lymphknoten, deren Hyperplasie; Stadium III - Virämie und systemische Reaktion des Lymphgewebes; Stadium IV - infektiös-allergischer Zustand; Stadium V - die Bildung und Wiederherstellung der Immunität gegen diese Krankheit. Die Grundlage pathologischer Veränderungen bei der infektiösen Mononukleose ist die Proliferation von Elementen des Makrophagensystems, die diffuse oder fokale Infiltration von gewebeunbestimmten mononukleären Zellen. In seltenen Fällen zeigt die histologische Untersuchung fokale Nekrose der Leber, Milz, Nieren.
KLINIK.
Die Inkubationszeit ist noch nicht vollständig erforscht. Laut Wissenschaftlern kann sie bis zu 5-21 Tage oder bis zu 1 Monat dauern. Die Krankheit beginnt oft mit einem plötzlichen Anstieg der Körpertemperatur. Die charakteristischen klinischen Symptome einer infektiösen Mononukleose treten jedoch am Ende der ersten Krankheitswoche auf.
Klinische Anzeichen der Anfangsperiode:
Anstieg der Körpertemperatur, Vergrößerung der Halslymphknoten, Entzündung der Mandeln, Schwierigkeiten beim Atmen durch die Nase.
Am Ende der ersten Woche und zu Beginn der zweiten Woche kann eine vergrößerte Leber und Milz ertastet werden.
Im Blut bildet sich eine unklare mononukleäre Zelle. In manchen Fällen beginnt die Krankheit langsam.
In diesem Fall kann es während 2-5 Tagen der Krankheit zu einem Anstieg der Körpertemperatur, Schwäche und einer leichten katarrhalischen Entzündung der oberen Atemwege kommen. Bei 1/3 der Patienten ist die Körpertemperatur zu Beginn subfebril oder normal Nach Beginn der Erkrankung wird am Ende der ersten Woche ein Temperaturanstieg auf 38–40 °C beobachtet.
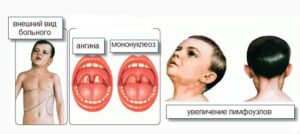
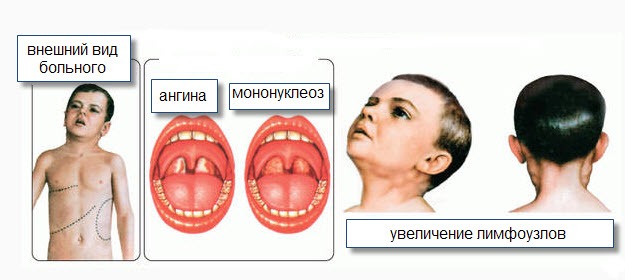
Lymphadenopathie (virale Lymphadenitis) ist ein ständiges und Hauptsymptom der Erkrankung, zunächst sind die Lymphknoten hinter den Ohren, unter dem Kiefer und im Nacken vergrößert. Häufig tritt eine Lymphadenitis beidseitig auf, in manchen Fällen auch auf der linken Seite.

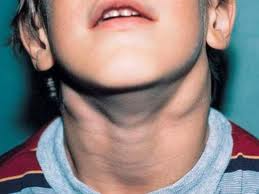
Chow, axilläre Lymphadenitis ist seltener. Die Größe der Lymphknoten kann von einer erbsenförmigen Nuss bis zu einem Hühnerei reichen. Beim Halten steif elastisch, leicht schmerzhaft und nicht mit dem umliegenden Gewebe verbunden. Die Haut über den Lymphknoten hat sich nicht verändert. In einigen Fällen können Tumoren in den Geweben um die Lymphknoten herum auftreten. Nach 15-20 Tagen normalisieren sich die Lymphknoten wieder. Lymphknotenabszesse sind bei infektiöser Mononukleose selten.
Eine Schädigung des Rachens und des Kehlkopfes gilt als anhaltendes und offensichtliches klinisches Zeichen einer infektiösen Mononukleose. Zuallererst manifestiert sich eine Schädigung der Mandeln durch Symptome verschiedener Arten von Angina (katarrhalisch, follikulär, lakunar, ulzerativ und nekrotisch). Die Untersuchung des Rachens des Patienten zeigt Rötungen und Schwellungen der Mandeln, der Zunge und der Rückwand des Kehlkopfes. In einigen Fällen entwickeln Mandeldrüsen Beschichtungen verschiedener Formen. Die Beschichtungen sind weißlich-gelb oder grau, holprig und leicht zu bewegen.
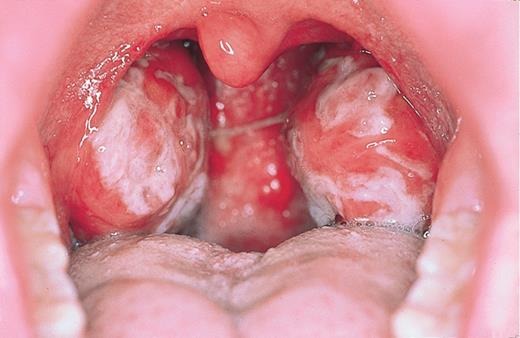
Häufig breitet sich der Entzündungsprozess auch auf die Nasen-Rachen-Drüsen aus. Aufgrund ihrer Zunahme kommt es zu einer laufenden Nase, also zu Grippesymptomen. Die Stimme des Patienten verändert sich, das Atmen wird schwierig, Mundatmung wird beobachtet.
Eine Hepatosplenomegalie wird bei 97-99% der Patienten nachgewiesen. Das Lebervolumen nimmt ab dem ersten Krankheitstag zu und erreicht am 4.-10. Tag seinen Höhepunkt. In einigen Fällen ist auch die Leberfunktion verändert (Gelbsucht in Haut und Augen, erhöhte Aminotransferasen, Thymol- und Sulema-Tests). Die Abnahme des Lebervolumens erfolgt allmählich und kann sogar 2-3 Monate andauern. Die Vergrößerung der Milz ist auch eines der wichtigsten klinischen Anzeichen einer infektiösen Mononukleose. Bei allen Patienten, die ins Krankenhaus kommen, kann in den ersten drei Tagen eine vergrößerte Milz palpiert werden. Er erreicht seinen Höhepunkt in 4-10 Tagen. Die Verringerung und Normalisierung des Milzvolumens erfolgt früher als das der Leber. Dies entspricht dem Ende der 3. Woche.
Veränderungen im Blut. Charakteristisch für die infektiöse Mononukleose ist eine geringe Leukozytose (15–30 x 10) mit einem ECHT-Anstieg von 20–30 mm/s. Die wichtigsten Veränderungen sind Lymphozytose, Monozytose und das Auftreten unbestimmter mononukleärer Zellen (10–70 %) im Blut.
Bei einigen Patienten treten möglicherweise keine klinischen Symptome einer infektiösen Mononukleose auf. Wenn die Körpertemperatur allmählich sinkt, beginnt sich der Allgemeinzustand des Patienten zu verbessern und andere klinische Symptome der Krankheit verschwinden allmählich.
Klinische Klassifikation der infektiösen Mononukleose
1.Typen
Genau
Unbefristet:
A) in der versteckten Position
B) ohne klinische Anzeichen
C) viszeral
2. Nach Gewicht
Hell
Durchschnittsgewicht
Schwer
DIAGNOSE.
Die wichtigsten klinischen Symptome sind: Fieber, Rachen- und Kehlkopfläsionen, Lymphknotenvergrößerung sowie hämatologische Veränderungen (erhöhte ECHT, Vorhandensein unbestimmter mononukleärer Zellen, Lymphozytose, Leukozytose). Verwendet verschiedene Hämagglutinationsmethoden basierend auf serologischer Analyse. Die einfachste serologische Hochleistungsmethode ist die equine Erythrozyten-Attachment-Reaktion (RA) in diesem Instrumentenfenster. Diese Reaktion ist bei 99% oder mehr der Patienten mit infektiöser Mononukleose positiv, während sie bei anderen Erkrankungen fast immer negativ ist.
VERGLEICHENDE DIAGNOSE. Infektiöse Mononukleose
Mach dir keine Sorge,
ORVI,
Virushepatitis,
Es wird bei Krankheiten wie Lymphogranulomatose durchgeführt.
KOMPLIKATIONEN.
Selten. Wichtiger sind Otitis, Paratonsillitis, Sinusitis, Lungenentzündung. In seltenen Fällen kommt es zu Milzrupturen, akutem Leberversagen, akuter hämolytischer Anämie, Myokarditis, Meningoenzephalitis, Neuritis und Polyradikuloneuritis.
BEHANDLUNG
Es gibt keine spezifische Behandlung. Hauptsächlich hyposensibilisierende, symptomatische und kraftsteigernde Behandlung
Methoden eingesetzt werden (Vitamine C, PP, Mitglieder der B-Gruppe). Bei Komplikationen werden Antibiotika verschrieben. Natürlich sind Gurgeln (Jodinol-, Furacillin-Lösungen) und heiße Kompressen zu empfehlen. In einer schwierigen Zeit
Glukokortikosteroide (1-1,5 mg / kg) werden verabreicht.
VERHÜTUNG.
Es gibt keine besondere Prävention. Der Krankenhausaufenthalt basiert auf klinischen Indikationen. Kontakte werden nicht getrackt. Desinfektionsmaßnahmen werden nicht durchgeführt. Quarantäne wird nicht bekannt gegeben
© Doktor Muxtorov